L’urologie fonctionnelle est une sous-spécialité de l’urologie qui traite les dysfonctionnements vésico-sphinctériens. Elle concerne les femmes comme les hommes, mais concerne en particulier des pathologies spécifiquement féminines comme les prolapsus génitaux (descentes d’organes) et l’incontinence urinaire féminine.
Notre service assure :
La chirurgie, si elle est nécessaire, sous toutes ses formes : cures de prolapsus par voie vaginale ou abdominale (promontofixation), bandelettes sous-urétrales, ballonnets péri-sphinctériens, sphincter artificiel, neuromodulation sacrée, toxine botulique intra-vésicale…
L’incontinence urinaire est une perte involontaire d’urine dont se plaint le patient ou la patiente. Elle touche aussi bien les hommes que les femmes.
L’incontinence urinaire est une pathologie fréquente qui augmente avec l’âge. De nombreux facteurs de risque la favorisent : grossesses et accouchements, ménopause, obésité, efforts de poussée répétée, sport de haut niveau, certains aliments, apports hydriques trop élevés, chirurgie prostatique, …
On distingue principalement deux types d’incontinence, qui peuvent être associés :
D’autres types d’incontinence existent, plus rares : incontinence par regorgement (rétention urinaire avec évacuation involontaire du trop-plein), énurésie, fistule urinaire.
Le diagnostic de l’incontinence est clinique (interrogatoire et examen physique). Cependant un bilan complémentaire peut être demandé, et comprendre par exemple : un calendrier mictionnel, un pad-test (pesée des protections pour évaluer la quantité de fuites), ECBU, échographie urinaire, bilan urodynamique, …
Le traitement premier de l’incontinence à l’effort ou par urgenturie est la correction des facteurs de risque, associée à de la rééducation pelvi-périnéale.
D’autres mesures pourront être entreprises selon le type d’incontinence : médicaments, stimulation nerveuse (tibial postérieure ou neuromodulation sacrée), injections de toxine botulique dans le muscle de la vessie, bandelette sous-urétrale (TVT ou TOT), sphincter urinaire artificiel, etc.
Documents d’information et fiches de l’Association Française d’Urologie :
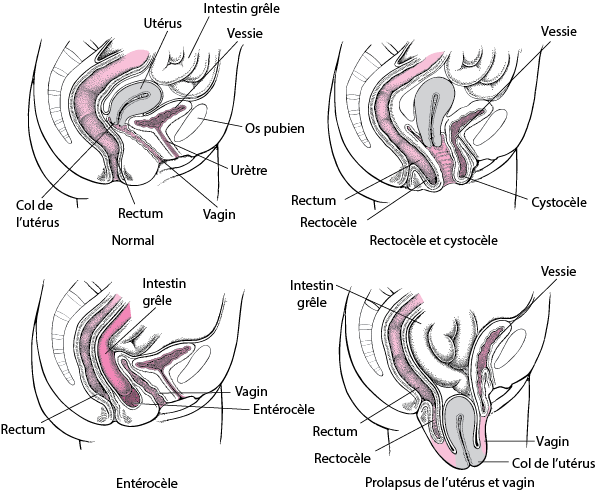
Le prolapsus correspond au glissement des organes pelviens vers le bas par le vagin. Il est lié à un relâchement des tissus de soutien des organes pelviens.
Il touche 30 à 50% des femmes, tous âges confondus.
Ses facteurs de risque sont : âge, grossesses et accouchements, ménopause, obésité, poussée abdominale (lors de la miction ou de la défécation), toux chronique…
Le prolapsus peut concernant un ou plusieurs organes : vessie (cystocèle), utérus (hystéroptose) et le rectum (rectocèle).
Le symptôme principal est la sensation d’une boule vaginale plus ou moins extériorisée, ou d’une pesanteur pelvienne. En fonction de l’organe extériorisé, d’autres symptômes peuvent s’y associer : difficultés à uriner ou à aller à la selle, impériosités mictionnelles, fuites urinaires. Les douleurs sont plus rares.
Le diagnostic est uniquement clinique (interrogatoire et examen physique). Un bilan complémentaire peut être nécessaire selon les situations : imageries, bilan urodynamique par exemple.
Beaucoup de prolapsus ne sont pas gênant et ne nécessitent pas de traitement.
La prise en charge de première intention associe la correction des facteurs de risque modifiables, la rééducation pelvi-périnéale, et l’utilisation d’un pessaire.
Le pessaire est un dispositif en silicone inséré et maintenu dans le vagin pour en soutenir les parois, et empêcher la descente des organes. Il est mis en place par votre urologue qui vous apprendra à l’utiliser. Il peut être porté au long cours en suivant certaines précautions, ou servir de traitement d’attente avant une chirurgie.
Si ces mesures ne sont pas suffisantes ou satisfaisantes, il est possible de corriger le prolapsus par une chirurgie réparatrice. Celle-ci peut se faire :
Suite à la polémique médiatisée 2018 sur l’utilisation des prothèses synthétiques de renfort en raison des risques de complications (douleur, infections notamment), la Haute Autorité de Santé a récemment publié une liste des prothèses autorisées, et qui ont fait la preuve scientifique de leur sécurité pour les patientes.
Documents d’information et fiches de l’Association Française d’Urologie
Les chirurgies de l’incontinence et du prolapsus se font en ambulatoire, ou avec une nuit d’hospitalisation post-opératoire, selon le type d’intervention que vous aurez.
Dans les deux cas, vous récupérerez rapidement un bon état général et reprendrez rapidement vos activités habituelles. Il faut en revanche faire attention à ne pas ‘pousser sur le ventre’ pendant le premier mois de cicatrisation. Après une cure de prolapsus, il est ainsi proposé en systématique un traitement laxatif pour un mois. L’arrêt de travail varie d’une à trois semaines selon les cas.
La réponse n’est pas tranchée : ça dépend de vous! Les deux traitements ont statistiquement des taux de succès équivalents, autour de 70%. En revanche, chaque traitement a ses avantages et inconvénients. La neuromodulation est un peu plus invasive mais plus pérenne, tandis que la toxine botulique est simple et peu invasive, mais doit être répétée tous les 6 à 12 mois par disparition de l’effet.
La voie abdominale est la chirurgie de référence, avec des résultats un peu meilleurs que la chirurgie par voie vaginale. En général, on réserve la voie vaginale aux patientes plus âgées, à partir de 75 ans, car c’est une voie qui est mieux tolérée avec une récupération plus rapide. Cependant d’autres paramètres sont à prendre en compte : le surpoids/obésité, les antécédents de chirurgie abdominale ou de prolapsus, l’activité sexuelle, l’importance du prolapsus, par exemple.
Prenez rendez-vous pour une consultation avec un médecin de l’IUPP ou un RDV d’urgence SOS Calculs
| Cookie | Durée | Description |
|---|---|---|
| cookielawinfo-checkbox-analytics | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Analytics". |
| cookielawinfo-checkbox-functional | 11 months | The cookie is set by GDPR cookie consent to record the user consent for the cookies in the category "Functional". |
| cookielawinfo-checkbox-necessary | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookies is used to store the user consent for the cookies in the category "Necessary". |
| cookielawinfo-checkbox-others | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Other. |
| cookielawinfo-checkbox-performance | 11 months | This cookie is set by GDPR Cookie Consent plugin. The cookie is used to store the user consent for the cookies in the category "Performance". |
| viewed_cookie_policy | 11 months | The cookie is set by the GDPR Cookie Consent plugin and is used to store whether or not user has consented to the use of cookies. It does not store any personal data. |
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Ut elit tellus, luctus nec ullamcorper mattis, pulvinar dapibus leo.