L'onco-urologie est une activité prépondérante au sein de l'Institut d'Urologie Paris Peupliers.
Il s'agit d'une spécialité médicochirurgicale qui étudie, diagnostique et traite l'ensemble des cancers urologiques de l'homme et de la femme. Les localisations possibles de ces cancers sont la prostate, la vessie, les reins, les testicules et le pénis.
Notre expertise vise à optimiser la prise en charge des patients pour chacune de ces pathologies, du dépistage à la guérison en proposant un parcours de soins personnalisé permettant un traitement le plus efficace et adapté possible, notamment chirurgical. Un suivi à toutes les étapes de la prise en charge est permis par les différents intervenants coordonnés au sein de l'Institut de Cancérologie des Peupliers : chirurgiens urologues, oncologues, radiothérapeutes, radiologues, anatomopathologistes, anesthésistes ; ainsi qu'avec nos collaborateurs paramédicaux : onco- psychologue, stomathérapeute, kinésithérapeute, … Il est systématiquement proposé au patient une consultation d’annonce avec des infirmières spécialisées afin de détailler à nouveau l’intégralité de la prise en charge et des possibilités thérapeutiques.
Les urologues de l'Institut d'Urologie Paris Peupliers bénéficient d'un diplôme complémentaire en cancérologie attribué par le Conseil de l'Ordre des Médecins. Les réunions de concertation pluridisciplinaires, où sont discutées les cas de chacun de nos patients, sont reconnues par l'Agence Régionale de Santé. Notre équipe bénéficie d'une accréditation en groupe délivrée, elle aussi, par l'Agence Régionale de Santé.
Le plateau technique des Peupliers permet une prise en charge multimodale, proposant toutes les thérapeutiques possibles (chirurgie, radiothérapie, chimiothérapie, radiologie interventionnelle,..), avec une sécurité (unité de soins continus) et la possibilité d'être inclus dans des essais cliniques.
Le cancer du rein est au 3ème rang des cancers urologiques. Il est désormais, dans la majorité des cas, découvert de façon fortuite sur un examen d'imagerie abdominale réalisé pour une autre raison (échographie, scanner, IRM).
Le cancer de vessie est le deuxième cancer le plus fréquent en urologie. Son facteur de risque principal est le tabagisme, son mode de révélation le plus fréquent est l’hématurie (c’est-à-dire la présence de sang dans les urines).
Diagnostic
En règle générale, devant un signe clinique suspect (l’hématurie, ou bien des envies fréquentes d’uriner), le médecin généraliste l’urologue réalise des examens permettant de suspecter une tumeur vésicale, en particulier une échographie de la vessie, un scanner abdominopelvien, ou une cytologie urinaire (recherche de cellules tumorales dans les urines). Dans les cas douteux, on peut réaliser une fibroscopie vésicale (ou cystoscopie) sous anesthésie locale permettant d’insérer une fine caméra dans les voies naturelles afin de confirmer la présence du polype.
Traitement
En première intention, le traitement repose sur l’ablation du polype sous anesthésie générale (ou rachianesthésie) par les voies naturelles. Cette résection de polype vésical permet à la fois de retirer la tumeur mais surtout de l’analyser. Cette intervention est parfois réalisée en chirurgie ambulatoire, avec une sortie le jour même, mais plus fréquemment avec une hospitalisation jusqu’au lendemain. Suite à l’intervention, il est placé une sonde vésicale, de manière transitoire, pour vérifier l’absence de saignement. Le patient est autorisé à sortir une fois la sonde retirée et les mictions reprises normalement.
Une fois l’analyse du polype effectuée, 2 à 3 semaines après, il est possible de proposer au patient un traitement correspondant au stade de sa maladie. Les recommandations sont établies dans le cadre de réunions de concertation pluridisciplinaire rassemblant tous les intervenants.
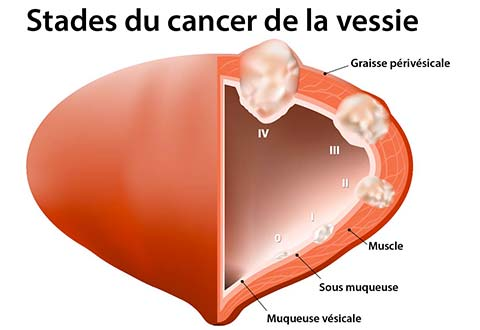
En cas de tumeur n’envahissant pas le muscle vésical
Le traitement repose sur une éventuelle résection complémentaire, parfois l’instillation de produit en endovésicale (par exemple du BCG) afin de diminuer les risques de récidive et de progression. Une surveillance adaptée et rapprochée est organisée par l’urologue.
En cas de tumeur envahissant le muscle vésical
On considère à ce moment-là que l’envahissement tumoral est trop profond et qu’il est nécessaire d’enlever la vessie entièrement. Ce geste est effectué après un bilan d’extension complet (notamment avec un scanner thoracique), il est fréquent de proposer au patient une chimiothérapie néoadjuvante (avant la chirurgie) afin de diminuer le risque de récidive.
Cette chirurgie lourde consiste en l’ablation de la prostate et de la vessie chez l’homme (Cystoprostatectomie) et en l’ablation de la vessie, de l’utérus, et d’une partie du pelvis chez la femme (pelvectomie antérieure).
Lors de la chirurgie, il est nécessaire d’effectuer une reconstruction afin d’assurer une dérivation des urines, soit par les voies naturelles avec la création d’une nouvelle vessie confectionnée avec un morceau d’intestin (entérocystoplastie), soit par une stomie (poche cutanée permettant le recueil des urines). Ces différentes options sont discutées en consultation avec votre urologue en fonction de différents critères anatomiques, d’âge, ou d'antécédents.
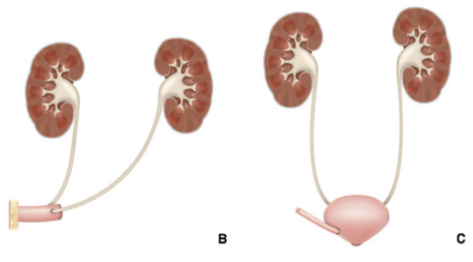
Plus rarement, le patient peut être inscrit dans un protocole de recherche clinique, ou un essai thérapeutique, permettant une conservation de la vessie avec un traitement multimodal (Résection de vessie, radiothérapie, chimiothérapie).
Lors de la prise en charge chirurgicale, il est mis en place dans l’établissement un protocole de réhabilitation améliorée après chirurgie permettant un retour à la normale en termes d’autonomie, d’alimentation, et de douleurs, plus rapide et sécurisé. Une consultation préalable avec une psycho-oncologue, ou une consultation d’annonce, est organisée ; Une stomathérapeute, responsable de l’éducation en cas de poche cutanée, est présente lors de l’hospitalisation, de même qu’un kinésithérapeute spécialisé.
Le cancer de la prostate est le cancer le plus fréquent en France (près de 54 000 nouveaux cas par an). Il représente un tiers des cas de cancer chez l'homme et touchera au cours de sa vie 1 homme sur 11 environ.
L'Association Française d'Urologie et l'Association Européenne d'Urologie recommandent un dépistage personnalisé notamment avec un dosage sanguin du PSA (antigène prostatique de la prostate) chez les hommes âgés de 50 à 75 ans. Il s'agit en effet d'un cancer curable quand il est diagnostiqué à temps et traité précocement.
Ce cancer est rare avant 50 ans et son incidence augmente progressivement avec l'âge. Les facteurs de risque supplémentaires sont les antécédents familiaux et l'origine afro-antillaise.
Diagnostic
La découverte est le plus souvent liée au dépistage réalisée par un urologue, suite à une anomalie dans le dosage du PSA, ou une anomalie lors du toucher rectal. Plus rarement, il peut être découvert lors de l'analyse de la pièce opératoire après une chirurgie pour adénome de prostate. Grâce au dépistage, la découverte au stade métastatique, c'est-à-dire évolué, est de plus en plus rare. Le cancer évolue le plus longtemps à bas bruit, c'est la raison pour laquelle il n'y a pas ou peu de signes cliniques orientant vers une pathologie cancéreuse prostatique, et qu’il est nécessaire de consulter son urologue à partir de 50 ans pour un homme.
L’urologue sera ensuite chargé de réaliser des biopsies de prostate afin d’avoir une confirmation diagnostique et d’étudier l’agressivité de la tumeur.
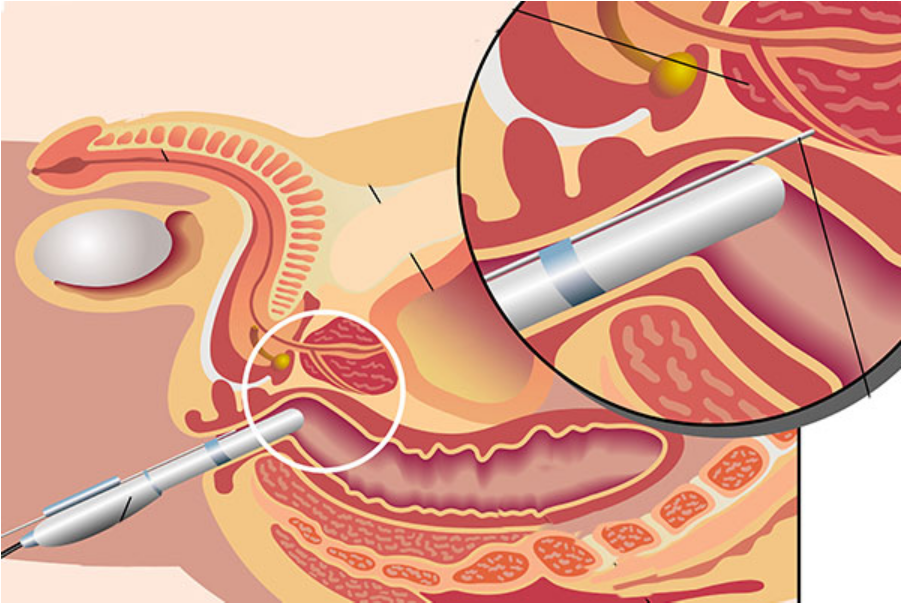
Une fois le diagnostic effectué, et les examens étudiant l’extension de la tumeur réalisés (scanner thoraco-abdomino-pelvien, tomodensitométrie, scintigraphie), le dossier sera discuté en réunion de concertation pluridisciplinaire rassemblant tous les intervenants.
L’hétérogénéité des tumeurs nécessite ensuite d’avoir accès à un arsenal thérapeutique complet afin de pouvoir prendre en charge au mieux tous les patients. Le patient bénéficie s’il le désire en plus de la consultation avec son urologue d’une consultation d’annonce avec une infirmière spécialisée reprenant le diagnostic en détail ainsi que les possibilités thérapeutiques proposées.
Dans certains cas peu agressifs, on peut proposer au patient une surveillance active du fait de la lenteur d’évolution de la tumeur et du faible risque d’impacter la survie du patient.
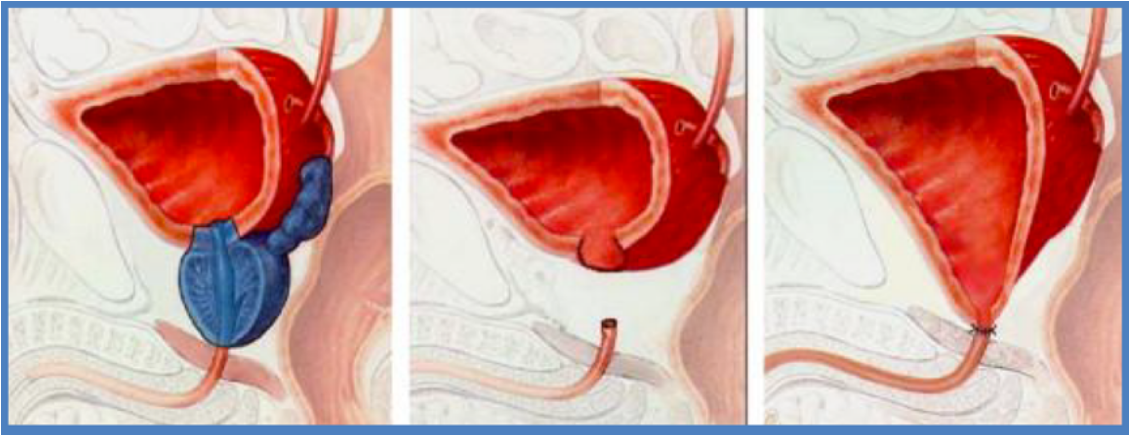
La prostatectomie totale est le traitement chirurgical du cancer de prostate, elle consiste à retirer la prostate et les vésicules séminales. Elle est réalisé la plupart du temps de manière mini invasive. Après l’ablation de la prostate, l’urologue effectue une suture entre la vessie et l’urètre, qui sera protégé quelques jours par une sonde vésicale. Il existe transitoirement un problème de continence, résolutif la plupart du temps en quelques semaines ; le principal effet secondaire est d’ordre sexuel avec une dysfonction érectile variable, et qui est prise en charge dans un second temps.
La radiothérapie externe conformationnelle est une alternative thérapeutique, en particulier chez les patients plus âgés ou chez qui la chirurgie est contre-indiquée. Elle consiste en l’irradiation de la prostate par 1 dose quotidienne de rayons pendant 4 à 6 semaines afin de détruire les cellules tumorales de la prostate. Elle comporte le même risque d’effets secondaires que la chirurgie.
D’autres traitements tels que la curiethérapie, les ultrasons focalisés à haute intensité peuvent être proposés à certains patients souffrant de tumeur peu agressive ou en cas de récidive locale.
L’hormonothérapie par déprivation androgénique consiste à diminuer la sécrétion de testostérone chez le patient afin de diminuer ou de bloquer la prolifération des cellules tumorales. Elle est proposée en cas de lésion métastatique ou en complément d’autres traitements.




